 [사진=연합뉴스]
[사진=연합뉴스]
지난해 신생아중환자실(NICU, Neonatal Intensive Care Unit, 신생아집중치료실) 지원예산은 병상확충예산으로 편성되어 지방거점 병원 7곳의 10개 병상 당 15억씩 지원되었다. 고위험 미숙아가 가장 많이 태어난 서울의 신생아중환자실에 대한 지원은 2008년 시행 이후 단 한 번도 없었다. 이마저도 병실을 늘리는 데만 집중되어 감염관리나 전담의료진 수 증가와 같은 신생아 의료의 질 개선에 한계가 있다.
국내 신생아중환자실은 총 80여 개다. 이 중 정부 차원의 관리 감독을 받는 곳은 한 곳도 없다. 이 중 65곳이 학계가 운영하는 한국신생아네트워크(KNN ; Korean Neonata Network)에 가입되어 있을 뿐이다. 전국 신생아 중환자실 지원액은 2011년 75억 원으로 오른 뒤 6년간 동결됐다. 운영비도 2013년부터 30억 원 수준에 머무르고 있다. 대형병원이 신생아 중환자실을 운영해도 매년 최대 20억 원 이상의 적자를 내는 실정이다.
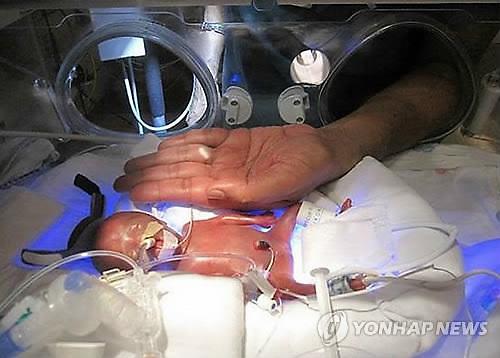
국내 출산율은 낮은 반면 미숙아 출생률은 높다. 국내 신생아 10명 중 1명이 인체가 완전히 형성되기 전 태어나는 조산아다. 이들 중 대다수는 정상체중(2.5kg 이상)에 못 미친다. 외부환경에 취약해 의료적 처치가 필요한 경우가 많다. 산모의 고령화 및 불임 증가로 인해 인공임신이 늘어난 것도 한몫을 한다. 인공임신은 2명 이상의 아이를 임신하는 다태 임신의 경우가 많아 미숙아 출산 위험이 크다. 2015년의 국내 미숙아 출산율은 약 10%로 2013년 기준 OECD 국가의 평균이 6.6% 정도임을 고려하면 국내의 미숙아 출산율도 높다.
신생아에 대해 국가 차원의 수준 높은 치료와 관리의 중요성이 요구되고 있다. 이에 신생아중환자실에 적정성 평가 도입 방안이 필요하다는 목소리가 나오고 있다. 건강보험심사평가원과 대한신생아학회의 ‘신생아중환자실 적정성 평가 방안 및 기준개발 연구용역’ 최종보고서에 따르면 신생아중환자실 적정성평가 기준을 도출해 ‘한국형 신생아 지표’를 만들어야 한다는 주장이다.
©'5개국어 글로벌 경제신문' 아주경제. 무단전재·재배포 금지


![[르포] 중력 6배에 짓눌려 기절 직전…전투기 조종사 비행환경 적응훈련(영상)](https://image.ajunews.com/content/image/2024/02/29/20240229181518601151_258_161.jpg)



